
食道良性疾患(逆流性食道炎)専門外来(月AM,火・木9:00~15:30)
担当医:上部消化管外科 矢野文章/増田隆洋
クスリでよくならない逆流性食道炎を手術で治すという選択肢があります
逆流性食道炎とは
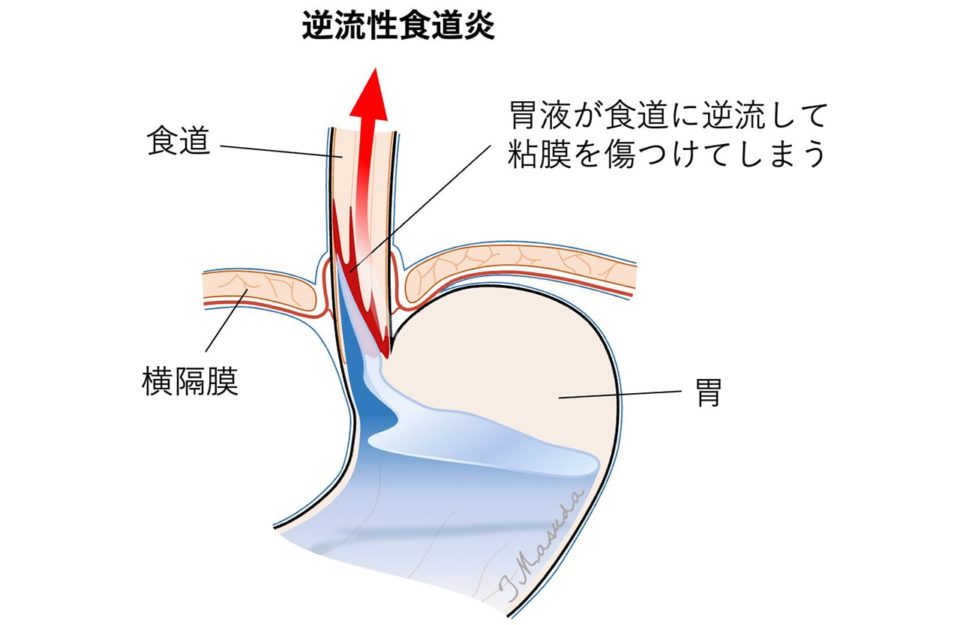
逆流性食道炎とは、胃液や胃液と混ざった食べ物が食道に逆流することで、食道の粘膜が傷つけられてしまう(炎症が起こる)病気です。胃液に含まれる胃酸はpH 2前後の強酸です。食道の粘膜は胃酸に弱く、胃酸にさらされると食道は炎症を起こしやすくなります。食道に起きた炎症のことを食道炎と言います。胃液の逆流により生じる食道炎ですから、文字通り「逆流性食道炎」という病名がつけられています。
<GERDが逆流性食道炎を引き起こす>
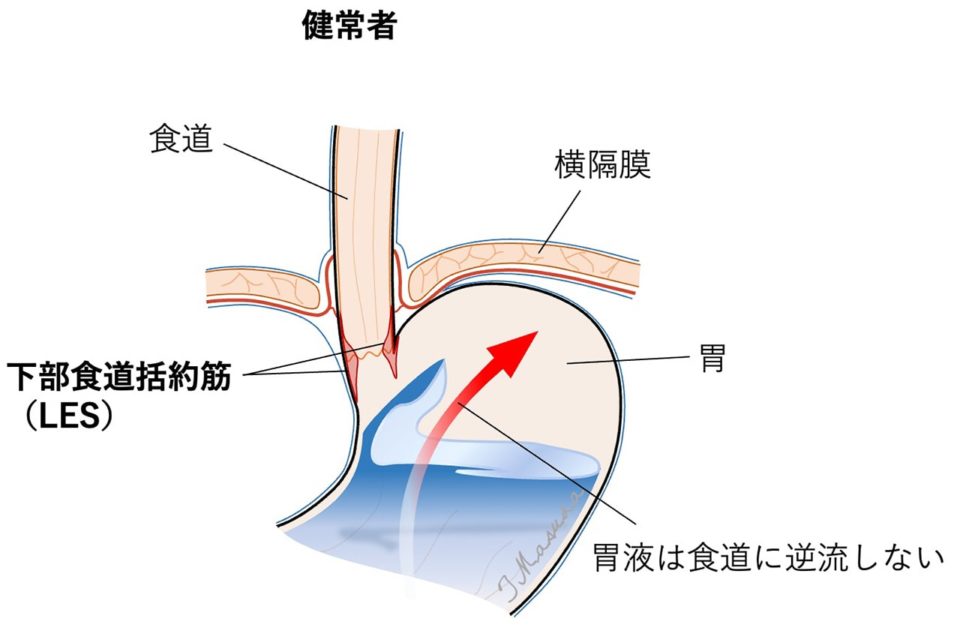
食道には、本来、さまざまな逆流防止機能が備わっていますが、この機能がうまく働かなくなると胃の内容物が食道へとひっきりなしに逆流してしまいます。この異常逆流状態を胃食道逆流症(Gastro-esophageal Reflux Disease; GERD ガード)と呼びます。日本人の10人に1人がGERDであると言われており、一般的な病気の1つです。また、GERDは逆流性食道炎の原因となる病気であり、日本のデータでは、GERD患者さんのおおむね40%に逆流性食道炎がみられたと報告されています。(参考文献:Fujiwara, Y., Arakawa, T. Epidemiology & clinical characteristics of GERD in the Japanese population. J Gastroenterol 44, 518–534 (2009).)
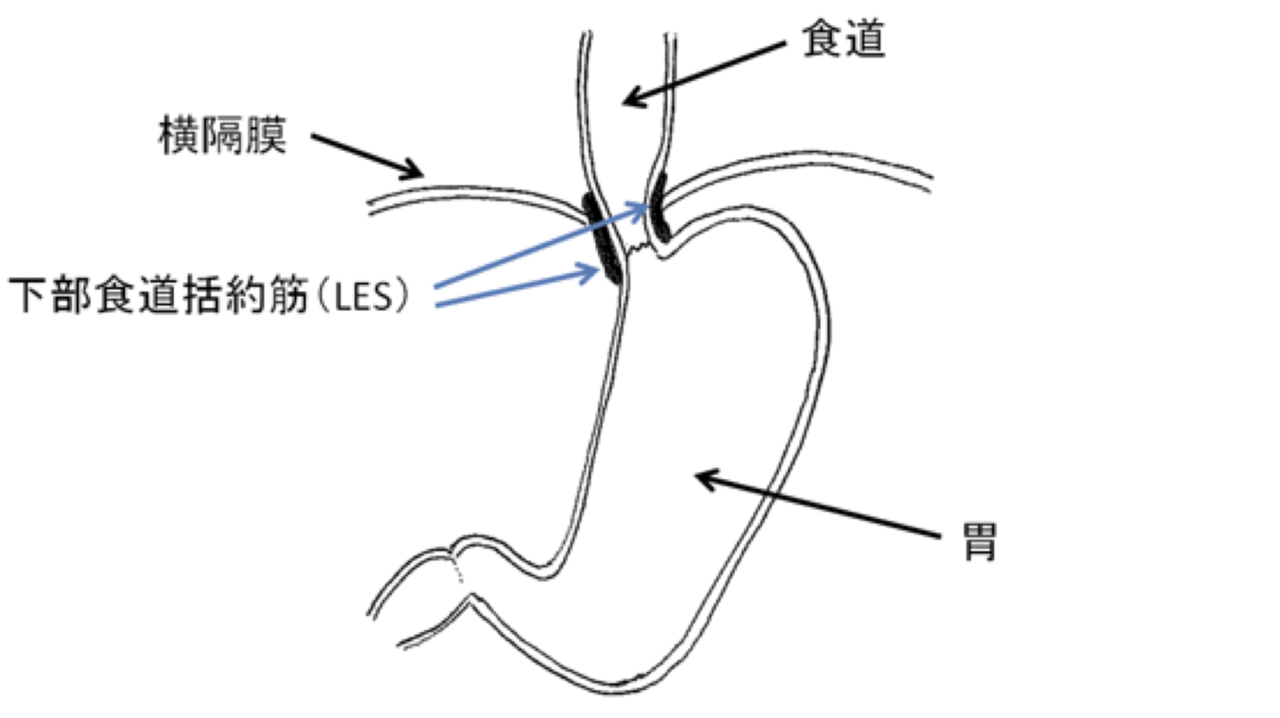
<LESの圧低下がGERDの原因の1つとなる>
身体には複数の逆流防止機能が備わっています。逆流防止機能の代表例として、食道胃接合部(食道と胃の境目)にある下部食道括約筋(Lower Esophageal Sphincter:LESと略します)が知られています。食べ物を飲み込むとLESは弛緩して(緊張がとれ緩むということです)、食べ物を食道から胃に送り込もうとしますが、一方、胃で食べ物が消化される時には、LESは収縮して胃内容物が食道に逆流しないようにしています。また、食べ過ぎて胃がはってくると、げっぷを出して胃を減圧させようとLESは弛緩します。このようにLESは食べものの通過と逆流の防止のどちらにとっても重要な役目を担っています。もしも、LESがゆるみっぱなしになってしまったらどうなるでしょうか。胃の内容物が食道へとひっきりなしに逆流し、GERDを引き起こしてしまいます。GERDは逆流性食道炎の原因ですので、逆流性食道炎の患者さんの中にはLESがゆるみっぱなし(LES圧低下)になっている方が多くいらっしゃいます。LES圧低下の原因の1つとして食道裂孔ヘルニアが有名です。食道裂孔ヘルニアは別のページで詳しく説明していますので、是非ご一読ください。
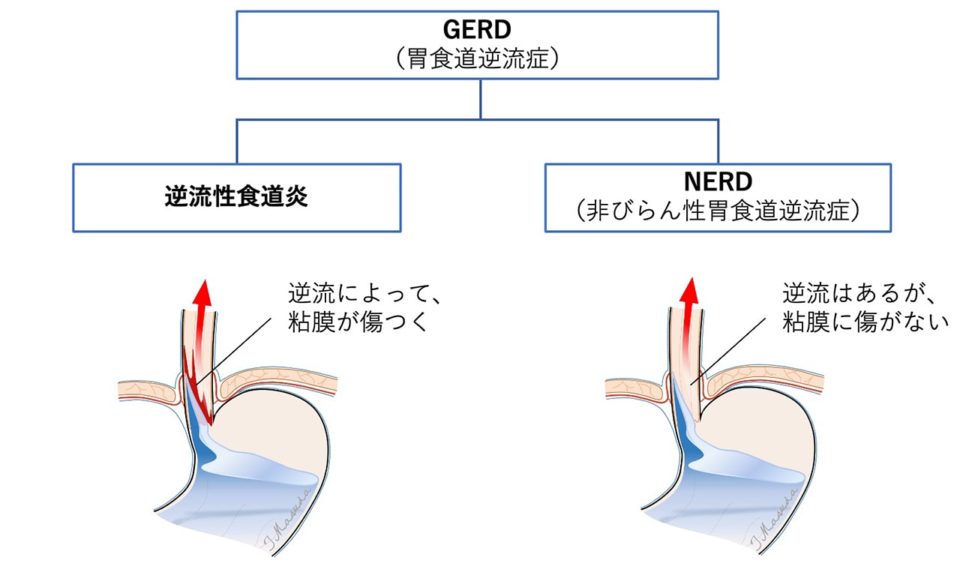
<逆流性食道炎とNERD>
GERDがあっても食道に炎症がない場合は非びらん性胃食道逆流症(Non-Erosive Reflux Disease; NERD ナード)と呼ばれています。GERD患者さんの半数以上がNERDと診断されます。NERDも逆流性食道炎と同様にGERDによって引き起こされる病気です。
逆流性食道炎の症状
逆流性食道炎でよく認められる症状として胸やけ(胸がむかむかと焼けるような感じがする症状)があります。また胃の内容物が胸に上がってくるような逆流感があったり、げっぷが多くなったりもします。他の症状としては胸の痛み、胃の痛み、咳、口の中の酸っぱさ(吞酸)、声枯れ(嗄声)、嘔吐などがあり、重症化すると生活の質(quality of life:QOLと略します)を著しく下げます。QOLがあまりにも低下し、精神的な不調を訴えられる患者さんもいらっしゃいます。なお、NERDでも逆流性食道炎と同様の症状がみられます。
診断方法
1.内視鏡検査
逆流性食道炎の診断は内視鏡検査(胃カメラ)がきわめて有用です。食道粘膜の炎症の有無と程度(ただれ具合)がわかります。食道炎の重症度の分類方法としてロサンゼルス分類があり、グレード N、M、A、B、C、Dの6段階に分かれています。ロサンゼルス分類でグレードNは正常。Mは食道粘膜が白濁するだけの微小変化型、A、Bは軽症型、C、Dは重症型食道炎と考えられています。グレードN、Mの場合に24時間pHモニター検査(下記)で異常逆流があれば、NERDと確定診断できます。
逆流性食道炎の内視鏡分類(ロサンゼルス分類)
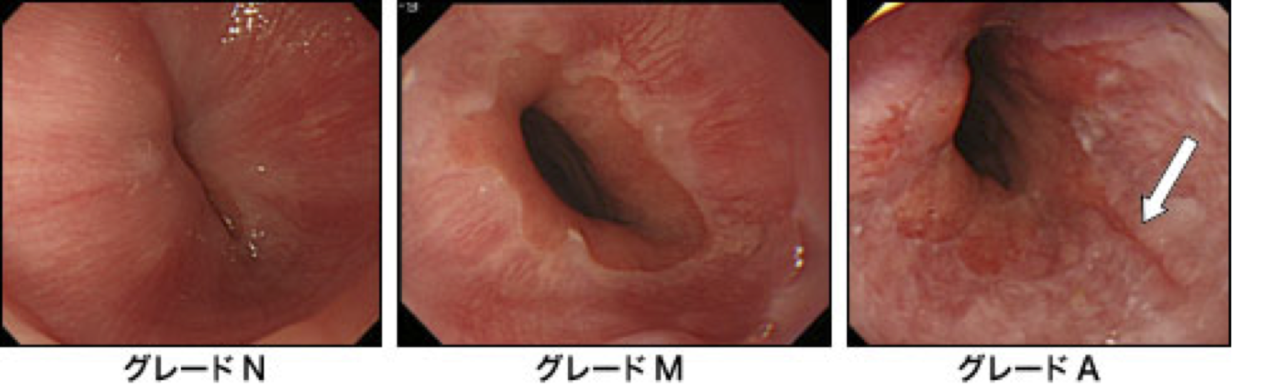
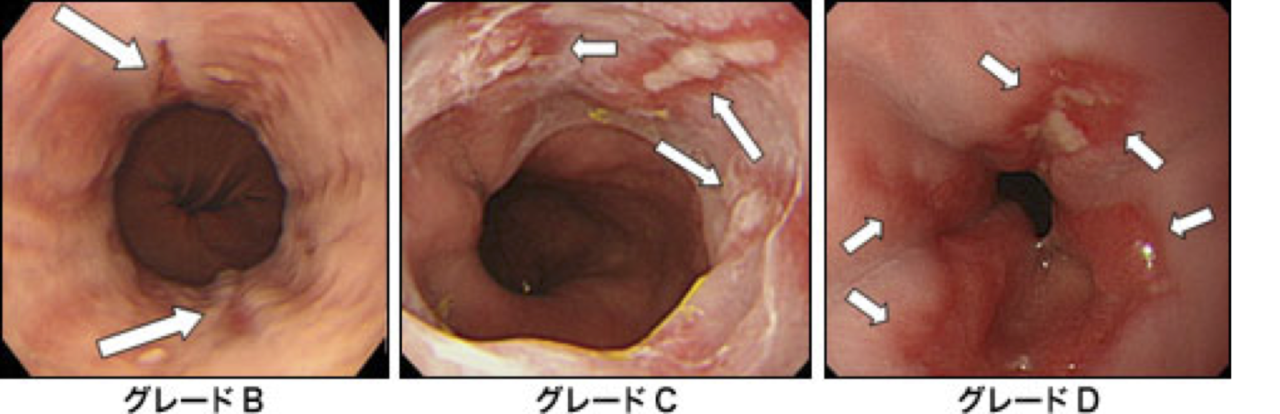
グレードN (正常) ⇒ M ⇒ A ⇒ B ⇒ C ⇒ Dの順に病気が進行します。
一般的にA,Bは軽症型,C,Dは重症型食道炎です。
2.24時間食道内多チャンネルインピーダンス・pHモニター検査
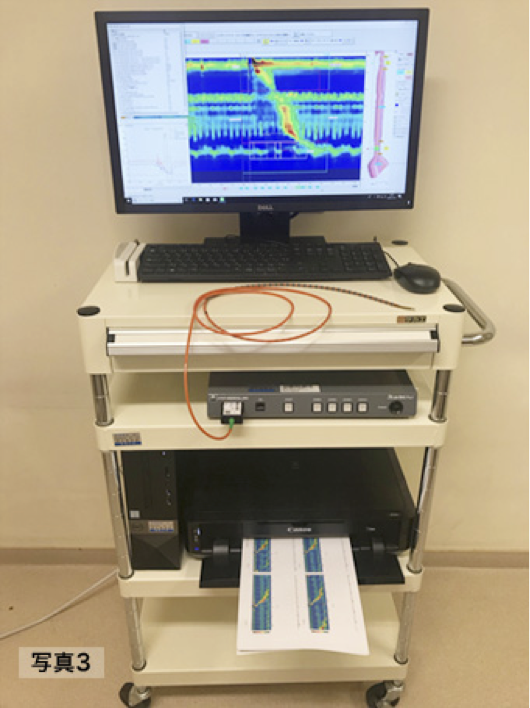
胃から食道への逆流の有無や程度をみる検査方法です。GERDを証明・診断するためのもっとも有用な検査で、NERDや食道知覚過敏症といった胃カメラでは分からない病気の診断もできます。食道内のpH変化と同時にインピーダンス(抵抗)の変化を測定することにより、逆流しているものが胃酸であるのか、胃酸ではなく何かほかのもの(例えば胆汁や膵液など)なのか判定をすることができます。 日本では現在でもまだ広くは普及していない特殊な検査ですが、当施設では2008年よりこの検査方法を導入しており、これまでに1000件を超える検査(近年では年間100件以上)を行ってきました。当院ではこれまでの経験と知識をもとに検査結果を深く解読することで、患者さん一人ひとりの多様な病状に合わせた治療方針を提案できるよう心がけております(写真)。

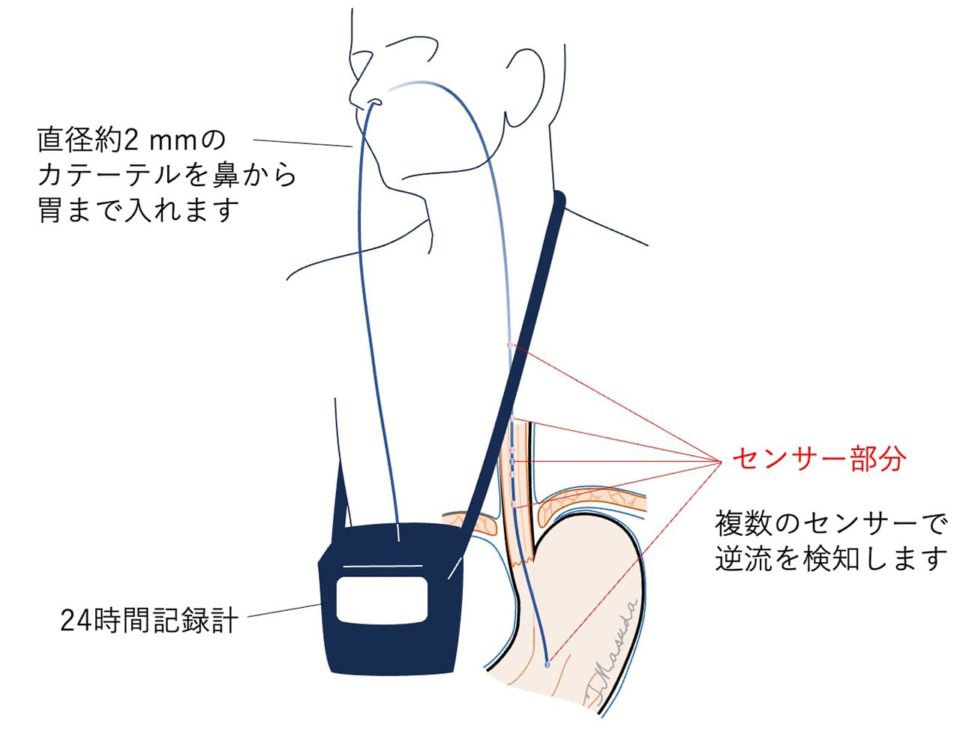
24時間多チャンネルインピーダンス・pHモニタリング検査機器。
検査中に胸やけ、胸の痛み、逆流しているような感じが出現した際には、1、2、3のみどり色のボタンを押していただきます。
3.高解像度食道内圧検査(ハイ・レソリューション・マノメトリー[HRM])
高解像度食道内圧検査(ハイ・レソリューション・マノメトリー[High-Resolution Manometry:HRM])は食道の圧力や蠕動運動を計測する検査です。この検査によってさまざまな食道運動機能障害の病気を診断することができます。GERDは、LES圧が下がったり、食道運動機能障害があったりすると重症化しやすいので、この検査はGERDの病態評価に有用です。欧米を中心に普及しております。検査は鼻から細長い管(直径約5.5 mm)を食道に留置して圧センサーによって嚥下(飲み込むこと)中の食道運動機能を調べます。(写真2)

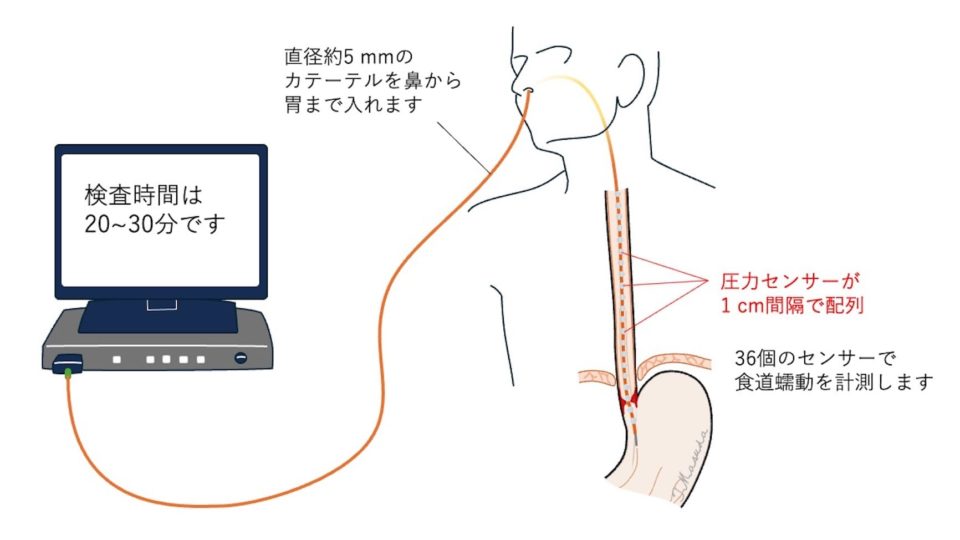
当院では2012年12月よりHRM(写真 3)を導入し、より詳細な検査が可能となりました。検査時間は約30分です。この検査によって、今まで病名の分からなかった嚥下困難(飲み込みにくい)、心臓とは関係のない胸の痛み等の症状を訴える患者さんの診断が可能となりました。当院の年間検査数は150件前後です。HRMは一般的な検査ではないため、この検査機器を備えている施設はごく限られています。
治療方法
生活習慣の改善のほか、治療方法には大きく、薬物療法(クスリによる治療)と外科的治療(手術)があります。最近では内視鏡治療で逆流防止を行う方法も報告されていますが、食道裂孔ヘルニアがある患者さんには推奨されず、また適応基準や長期的な治療成績についてもまだ不明なままです。こうした背景から、現在までのところ、当院ではすでに確立された治療法である薬物療法と外科的治療のみを行っています。
1. 薬物療法
逆流性食道炎はLESの圧が低下し、胃酸が食道に逆流することにより発生します。逆流そのものを抑制できるクスリはありませんので、その代わりに胃酸を抑えるクスリが使用されています。胃酸はpH 2前後の強酸であり、これが食道に触れると食道炎を引き起こし、また胸やけなどの逆流症状が出現します。クスリで胃酸の分泌を抑えることができれば、食道炎は治癒し、逆流症状も改善されます。
治療薬の中で、もっとも効果の認められるクスリがプロトンポンプ阻害薬です。日本ではタケプロン、パリエット、ネキシウム、オメプラール、タケキャブ以外にもジェネリック薬品であるランソプラゾール、ラベプラゾール、オメプラゾール等のクスリが使用できます。クスリのおおよその効果は90%程度です。しかし、逆流性食道炎はきわめて再発率の高い病気です。慢性疾患であるため長期的にクスリを服用することが必要と考えられます。逆流性食道炎を放置しておくと、バレット食道がんというがんになる場合があります。米国では食道がんの半数はこの病気に由来するものです。
2. 外科的治療(手術)
薬物療法が第一選択肢ですが、クスリによって症状が改善されない、クスリを飲み続けたくないという場合にもっとも確実な治療方法が外科的治療です。逆流性食道炎は手術で治せる病気であることは、日本ではまだあまり知られていないのが現状です。保険制度が異なる欧米ではクスリを続けることは経済的負担が大きいため、外科治療は一般的な治療法として認識されています。外科的治療は次のような場合に検討されます。
- 薬物療法で症状コントロールできない、または副作用が出てしまう場合
- 薬物療法が効いてはいるものの、QOLが悪かったり、無期限で内服し続ける必要があったりする場合
- ぜん息、嗄声、咳嗽、胸痛、誤嚥などの食道外症状がみられる場合
また、食道炎がない非びらん性胃食道逆流症(NERD)についても、検査で症状と逆流の関連性が明らかであれば、手術は選択肢になります。
手術は傷が小さく、また身体への負担も小さい腹腔鏡で行います。食道と胃の境界部である噴門の形を整えることで、低下していた逆流防止機能を回復させます。腹腔鏡下食道裂孔ヘルニア修復術あるいは腹腔鏡下噴門形成術と呼ばれる方法です。2つの術式は必ず同時に行いますので、総称して腹腔鏡下逆流防止手術[Laparoscopic Anti-Reflux Surgery:LARS]と呼んでいます。基本的には食道裂孔ヘルニアの手術と同じ方法ですので、食道裂孔ヘルニアのページもご参照ください。日本でまだ腹腔鏡手術がめずらしかった30年前(1994年)より当院では腹腔鏡下逆流防止手術を行いはじめ、以来、1人でも多くの患者さんを完治させられるように技術の改良と知識の改善を繰り返しています。
<腹腔鏡下逆流防止手術>
胃から食道への逆流を防止する手術です。この手術は食道を切ったり、胃を切ったりするもではありません。形をかえる、いわば‘形成手術’です。そのため、胃が小さくなったりすることはありません。
① 手術は全身麻酔下に行います。小さな傷を5か所あけて、腹腔鏡カメラを使って手術を行います。二酸化炭素を使ってお腹の中(腹腔)をふくらませて、手術スペースを確保します。
当院では2010年3月より単孔式腹腔鏡手術(Single Incisional Laparoscopic Surgery;SILS)を取り入れています。SILSは通常の腹腔鏡による手術が5か所の小さな傷からの操作で行うのに対し、おへそを切開して行う方法で、おへそを切るため術後に傷がほとんど目立たなくなります。当初、当施設では完全におへそ1カ所のみの傷で手術を行っておりましたが、手技が煩雑となることで安全性や確実性に劣る危険性があると判断し、現在ではおへその傷の他に1カ所ないし2カ所傷を追加する方法(Reduced Port Surgery;RPS)を採用しています。術後の痛みに関しては従来法と比較して変わりはないとされておりますが、この術式の主な利点は美容面にあります。操作が複雑となるため高度な技術を要しますので、従来の方法に比較し手術時間は長くなる傾向にありますが、近年ではRPS用の手術器具の開発により、格段に安全に手術が行えるようになりました。合併症の発生率も従来の手術と比較してかわりません。
また、2015年より細径鉗子(傷の数は5ヶ所で従来と変わりませんが、手術器具が細いため傷口が小さく(2〜5 mm)、痛みも少ない術式)を用いた手術を導入しています。ただし、食道裂孔ヘルニアや逆流性食道炎が進行してしまった状態、メッシュを使用する患者さんにおかれましては、技術的に難しいことから従来の方法で手術を行わせていただくこともあります。患者さんの病態により判断させていただきますので、RPSや細径鉗子を用いた術式をご希望される方はご相談下さい。
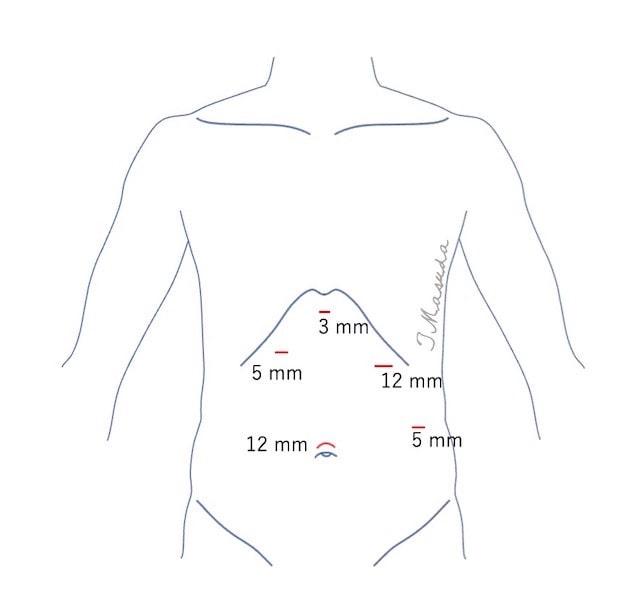
5か所の小さな傷で手術を行います
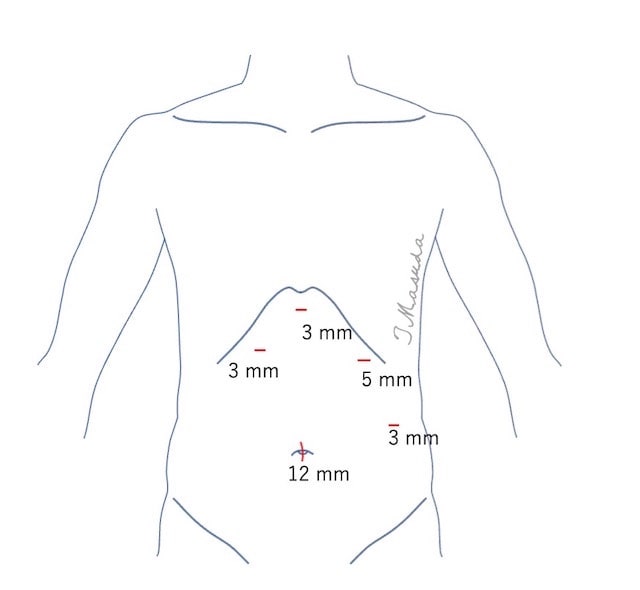
細径鉗子では傷をさらに少し小さくできます
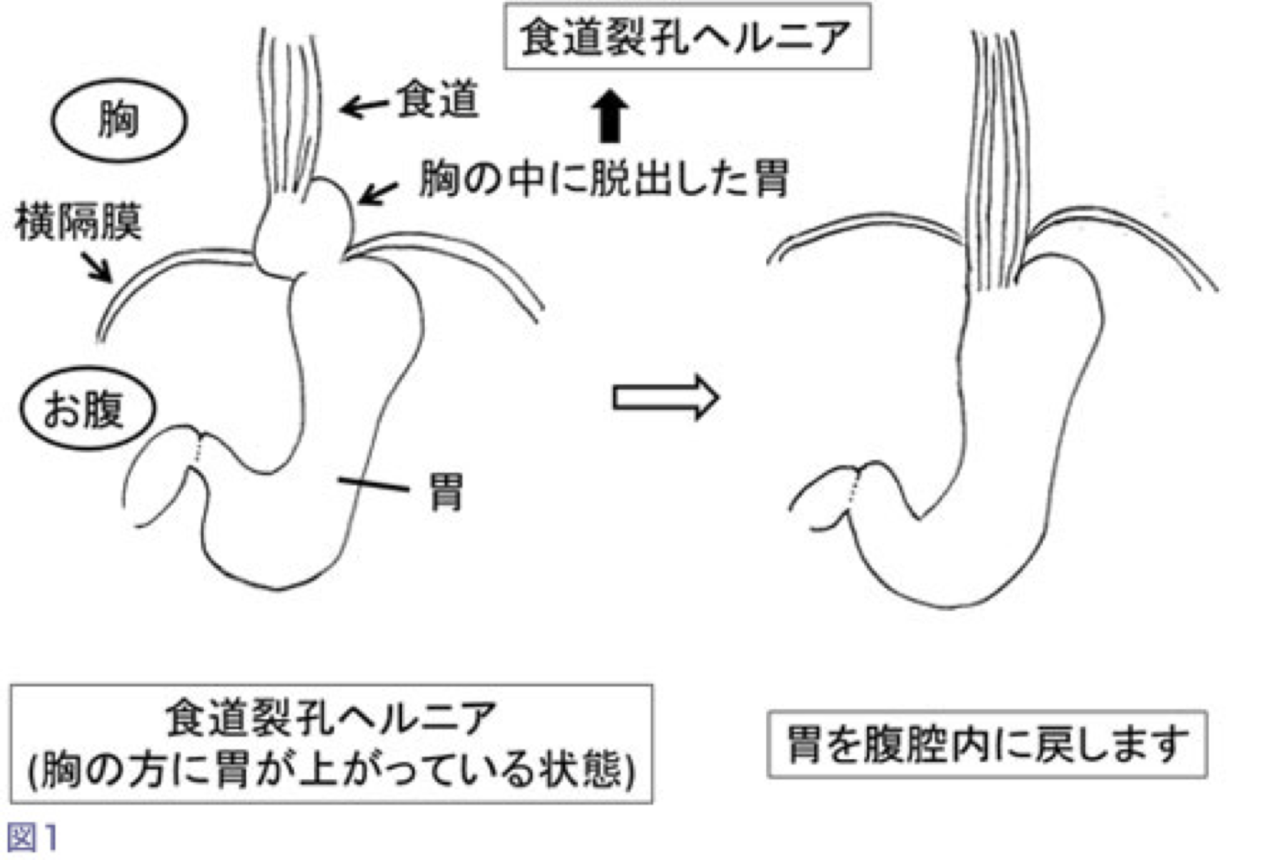
② 逆流性食道炎の患者さんでは小さな食道裂孔ヘルニアがある場合がほとんどです。食道裂孔ヘルニアとは胃が胸に滑り上がってしまう病気です。詳しくは食道裂孔ヘルニアのページをご参照ください。まず胸の中にあがった胃を、癒着を剥離しながら、お腹の中に戻します(図1)。
③ つぎに緩んで大きくなった食道裂孔を適切なサイズに縫い縮めます(図2)。これで食道裂孔ヘルニアは修復されました。
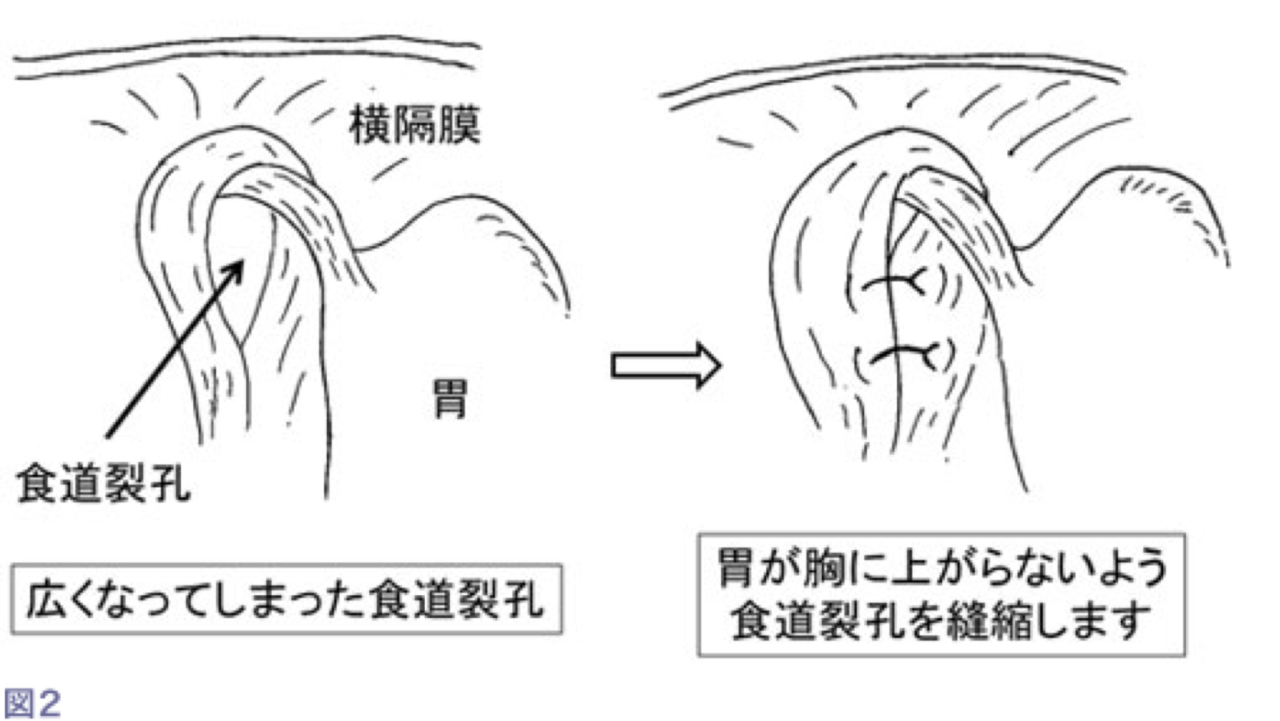
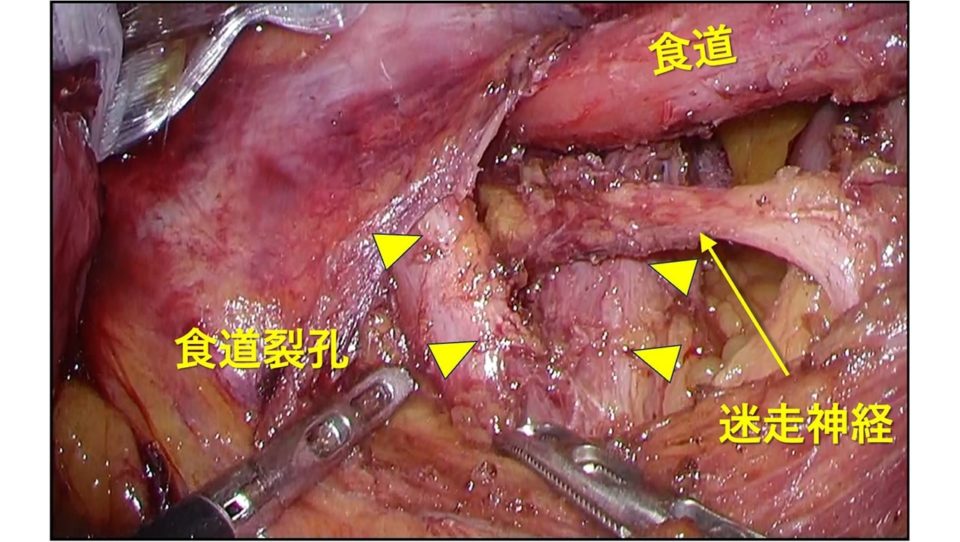
重症逆流性食道炎の症例です。小さな食道裂孔ヘルニアがあり、食道裂孔が緩んで大きくなっています。
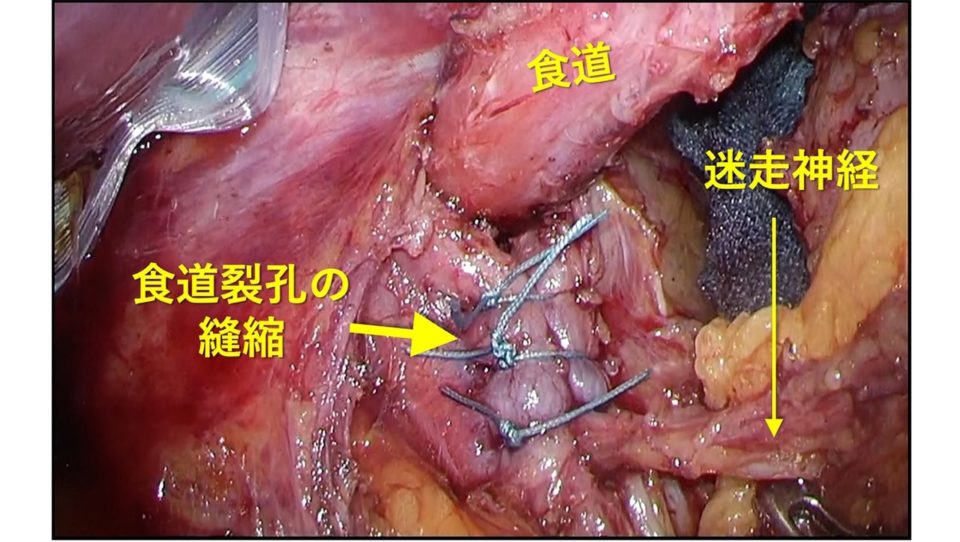
食道裂孔を適切なサイズに縫い縮めます(食道裂孔縫縮)
④ 最後に胃を食道の下部に巻きつける噴門形成術を行います。この「巻きつけ」によって食道と胃の境界部に逆流防止弁が作成されます。食道を胃で全周性に巻き付ける方法をNissen手術(ニッセン法)、食道の後ろを中心に約2/3周巻き付ける方法をToupet手術(トゥーペ法)と言います(図3)。2つの術式で逆流防止効果は同等ですが、Toupet法の方が術後早期のつかえ感が少ないというメリットがあります。当施設では、これまでの検討からToupet法が最適な術式と考え、大半の患者さんにToupet法を行っています。なお、GERD診療ガイドライン2021(日本消化器病学会編)では標準術式としてToupet法を推奨しています。
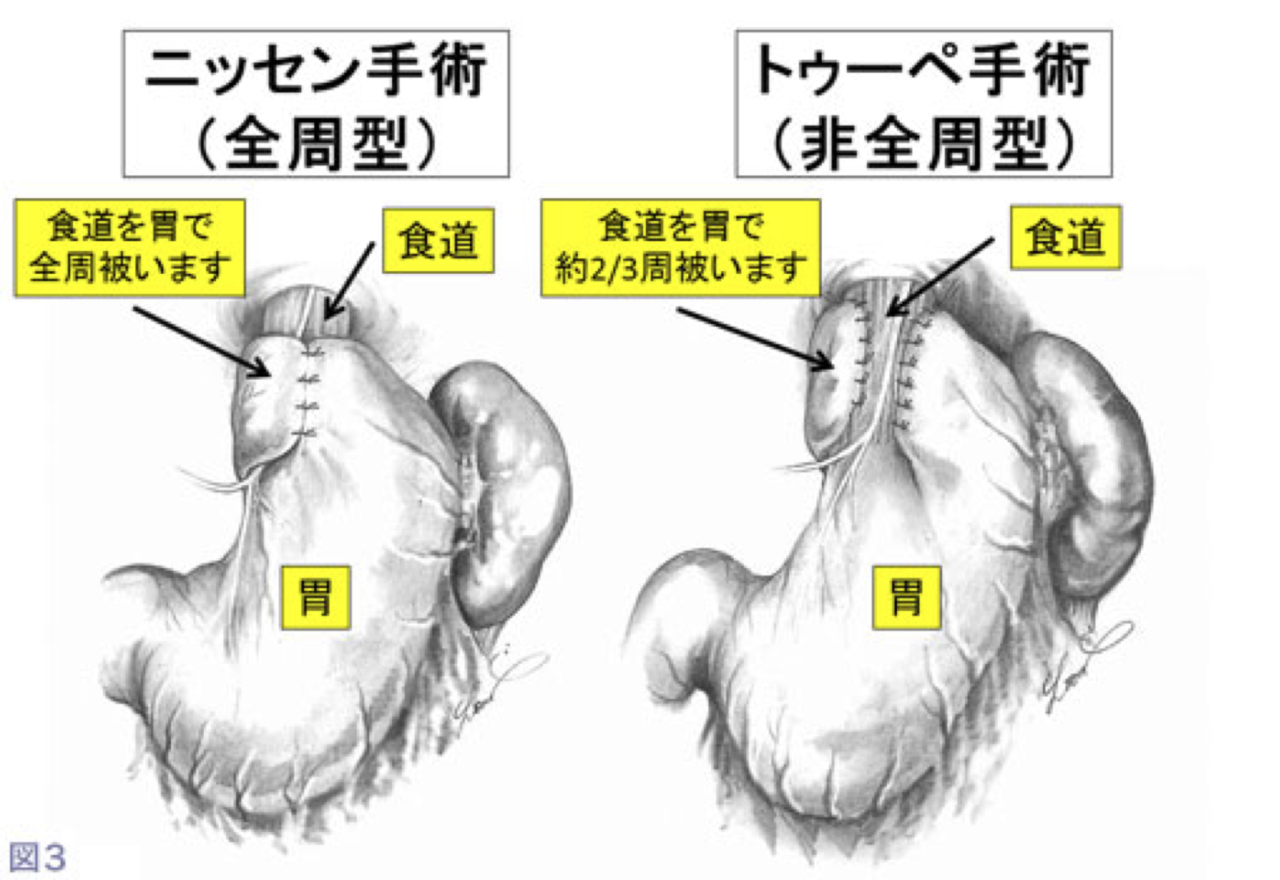
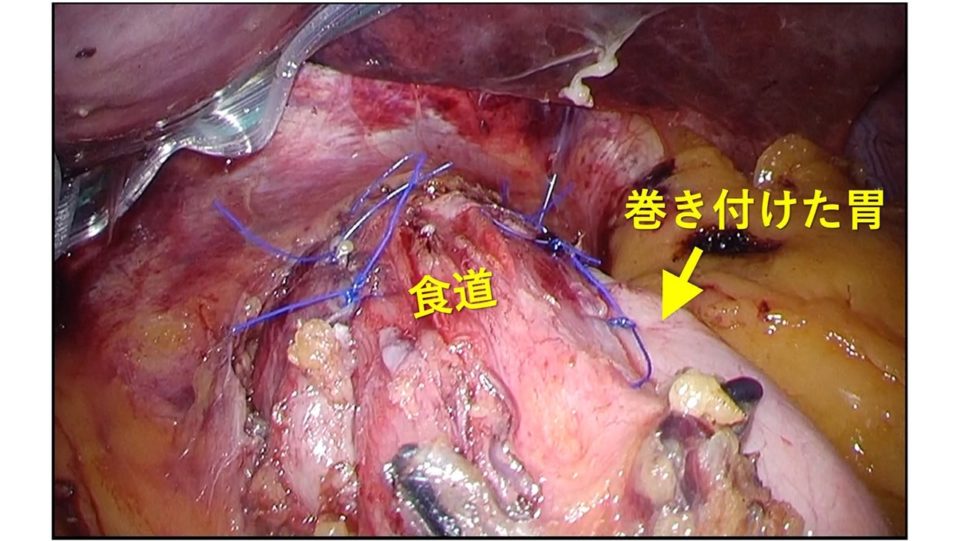
胃を食道の下部に2/3周性に巻き付けるトゥーペ法の噴門形成術を行います
治療法の詳細は、『慈恵医大外科での治療と成績』をご覧下さい。
(2025年4月更新)


