出生前診断(胎児診断)される小児の外科疾患
妊婦さんの産科検診で、おなかの中にいる赤ちゃんの様子を超音波で見ている時に、形態の異常が見つかることがあります。超音波検査で異常が疑われるとMRI検査も併用して精査を行うこともあります。妊婦さんのMRIは赤ちゃんに悪影響はありません。画像検査の技術が高まったことで、出生直後から治療が必要な疾患の多くが生まれる前に診断できるようになりました。胎児期に見つかる小児外科で取り扱う疾患には、先天性横隔膜ヘルニア(CDH)、先天性肺気道奇形(CPAM)、先天性食道閉鎖症、先天性十二指腸・小腸閉鎖症、直腸肛門奇形(鎖肛)、腹壁破裂、臍帯ヘルニア、良性および悪性腫瘍(奇形腫、神経芽腫、その他)、リンパ管腫、水腎症、尿路奇形、卵巣嚢腫など様々です。
出生前診断され外科的治療が必要と思われる赤ちゃんに対しては、出生後に治療がスムーズに行えるように産科や新生児科と話し合いをして分娩時期および分娩方法から出生後の治療方針を決定しています。母子医療センターでは、このようなお子さんを持つ患者さんのための専門外来(出生前診断外来)を設けて、経験豊富なスタッフが小児外科の視点からご両親に対して病気の説明と出生後の治療方針に関して相談できるようにしています。
新生児の外科治療
生まれてすぐに手術や治療が必要な疾患
- 先天性横隔膜ヘルニア
- 臍帯ヘルニア・腹壁破裂
- 重症の先天性肺気道奇形(病変が大きいもの)
- 先天性食道閉鎖症
- 先天性腸閉鎖症
- 腸回転異常症
- 胎便性腹膜炎
- ヒルシュスプルング病(病変の長さが長いもの)
- 直腸肛門奇形(鎖肛)
- 仙尾部奇形腫
- 両側性の重度の水腎症、など
母子医療センターでの小児外科の取り組み
慈恵医大の小児外科では、年間約20例平均の新生児の全身麻酔手術を行っています。手術に関しては、救命のみでなく子供たちの将来性も考え、術後の機能や整容性に配慮した治療を心がけています。また、NICU入院中の超低出生体重児に発症した全身麻酔を必要とする小児外科疾患は、手術室への移動の危険性を回避できるように、NICU内に手術室を完備して手術を行っています。
症例
1)腹壁破裂、臍帯ヘルニア
当院では計画的に2回に分けて手術を行います。
1回目:脱出した腸管を、袋に入れてゆっくりとお腹の中に戻るのを待ちます。
2回目:約1週間後に手術でお腹の創を閉鎖してます。手術後に臍の形状に問題が残ることがあるために2回目の手術で整容性に配慮しています。
*腹壁破裂は、お腹以外に問題のないことがほとんどで治療を上手く乗り越えれば、正常な発達や生活が望める病気です。しかし、臍帯ヘルニアは他に病気を持っていることも多く、そちらの方が治療上重要になることがあります。
2)先天性食道閉鎖症
特殊な場合を除いて、胃瘻は作成せず生後数日以内に一期的に食道をつなぐ手術を行います。術後は、胃が食道側に引っ張られるために胃食道逆流症も問題になることがあります。
3)先天性腸閉鎖(十二指腸閉鎖を含む)
整容性を重視して臍を利用した開腹手術を行っています。体への負担が少なく整容性に優れており腹腔鏡手術は採用していません。
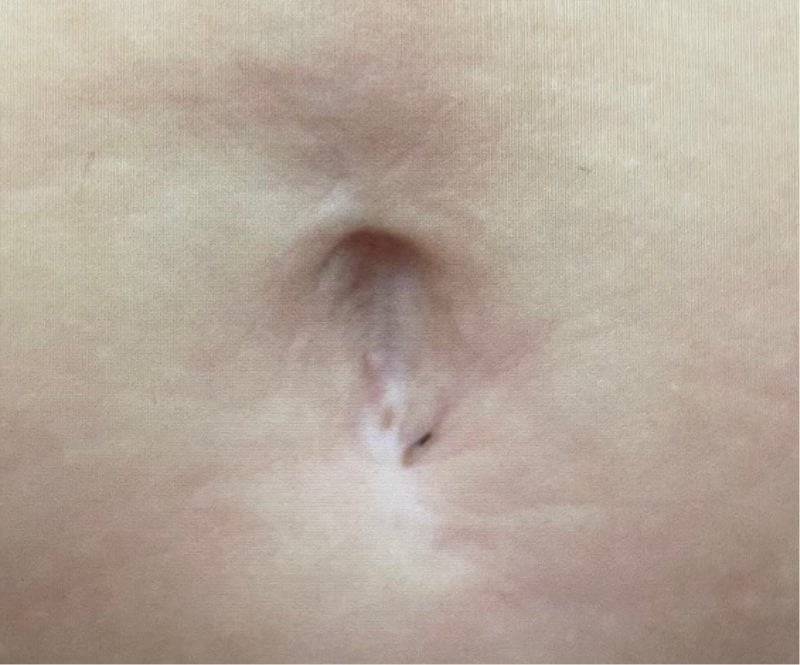
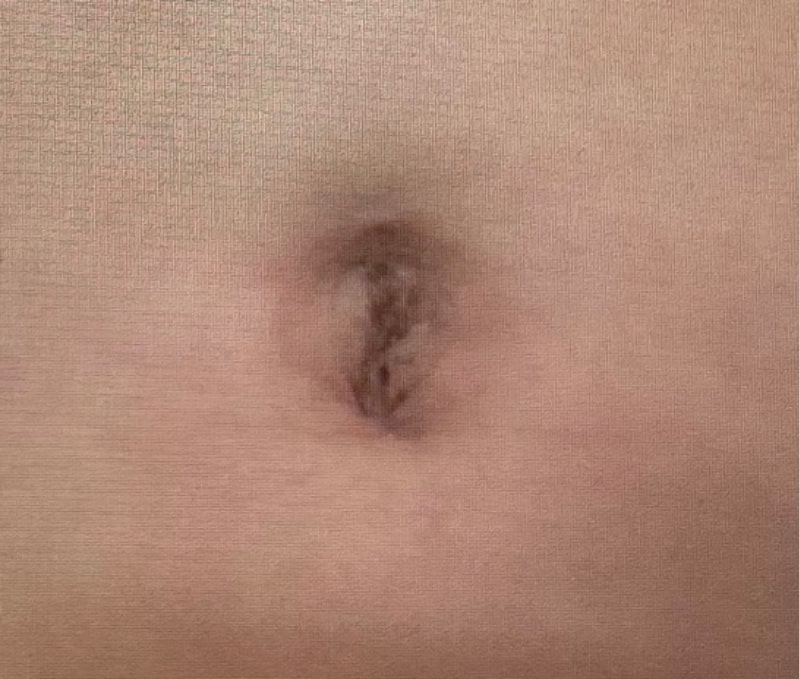
4)直腸肛門奇形(鎖肛)
中間位以上の鎖肛では一度人工肛門を作成して、生後6か月前後に肛門を作成します。直腸の盲端が高い位置で終わっているタイプ(高位型と一部の中間位)では、腹腔鏡手術を併用します。また、女児の低位鎖肛は、将来の妊孕性と整容性を重視して、人工肛門は作らず会陰部から肛門形成を行っています(術後の肛門外観、排便機能は良好です)。
5)ヒルシュスプルング病
ヒルシュスプルング病が疑われる場合は、注腸検査、直腸肛門内圧検査、直腸粘膜生検により診断を行います。可能な限り人工肛門は作成せずに、生後3ヶ月頃に腹腔鏡下に根治手術を行っています。病変の範囲により、人工肛門を作成したり、術式を変更したりしています。


