手術実績と術後成績
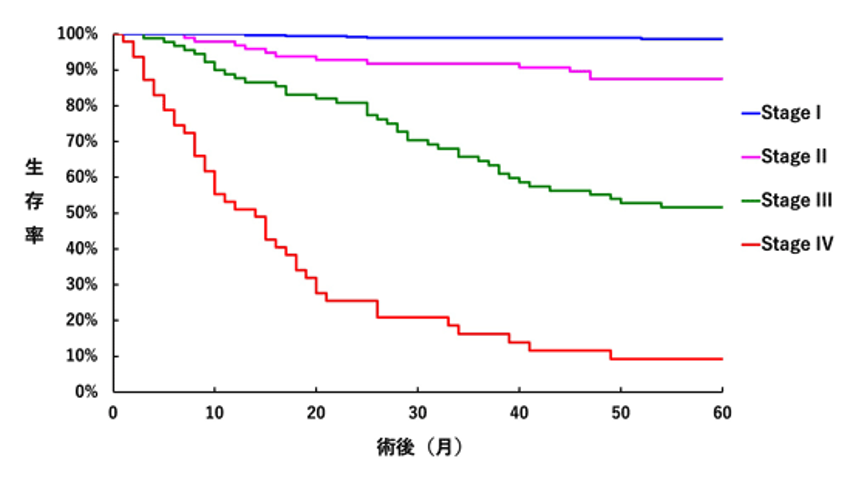
当院での2014年から2019年の胃癌手術件数の推移を図1に示します。その年によって、変動はありますが、平均年間 約100症例の胃癌を手術しています。さらに、図2では2010年から2014年に当院にて胃癌手術(非切除手術は除く)を施行された患者さんの術後追跡調査結果を示しています。ステージⅠでは術後5年間で癌の再発が原因で亡くなられた方は395名中わずか5名のみでした(1.3%)。その他のステージでも他のがん拠点病院(がん治療の専門病院)から報告される術後成績と比較して、遜色のない結果です。
図1. 慈恵医大外科胃癌手術件数推移

2019年 胃癌手術件数 98例(開腹10例 腹腔鏡88例)
図2. 術後疾患特異的生存率
2010年~2014年胃癌手術症例
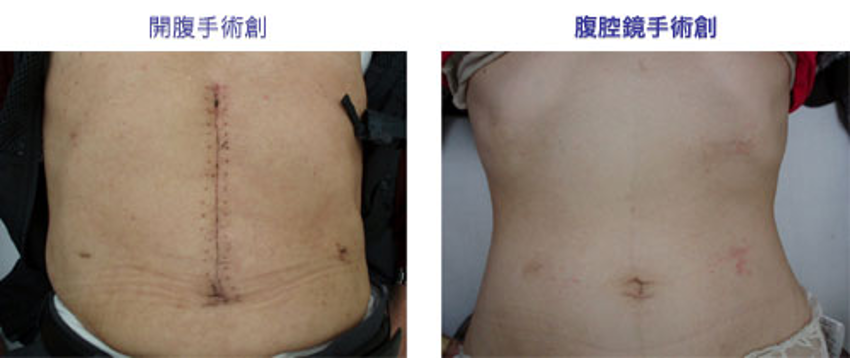
また、腹腔鏡手術(図3)は年々増加傾向で、2019年に施行した胃手術症例のうち88症例(89.8 %)は腹腔鏡で行われました。胃の出口側を 2/3程度切除する幽門側胃切除術、胃を全て切除する胃全摘術、胃の入口側を切除する噴門側胃切除術いずれも腹腔鏡での手術が可能です。当院では患者さんにとって負担の小さい腹腔鏡手術を第一選択で行っています。図4で提示したように、開腹手術と腹腔鏡手術では傷口は大きく異なります。傷口が小さければ術後の疼痛は少ないため、腹腔鏡手術は患者さんに優しい手術と言えます。
図3. 腹腔鏡手術の風景
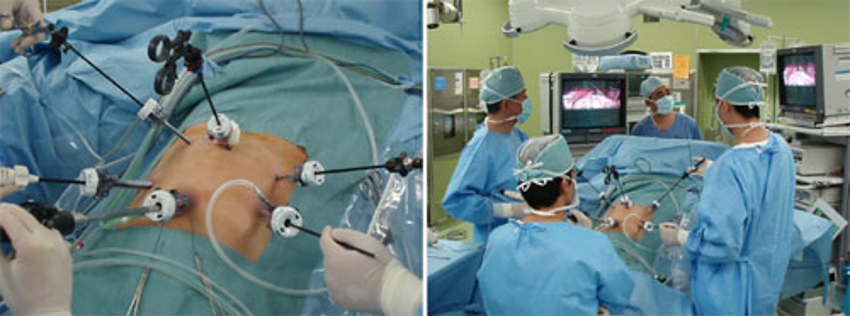
ポートの位置と術者・助手の位置
図4. 術式による創部の違い
さらに、近年ロボット支援下手術が新たな低侵襲手術として注目されており、当院でも胃癌に対して導入いたしました。高解像度の3次元での視野、鉗子の多関節機能、手ぶれ防止機能など、従来の鏡視下手術の欠点を補完すると言われており次世代の手術方法として期待されています。胃癌領域では腹腔内膿瘍などの術後合併症リスクを従来の鏡視下手術よりも低下させるという報告があり、より体への負担が少ない治療となる可能性があります。手術に際してはロボット手術に関して十分な訓練を受け、鏡視下手術の豊富な実績を持つ日本内視鏡外科学会技術認定医を中心としたチームで執刀を担当いたします。ロボット手術の適応となるかなどの詳細に関しては担当医にお尋ねいただければと思います。
図5. ロボット支援下手術


慈恵医大外科での治療の特色
早期胃癌に対する腹腔鏡下センチネルノードナビゲーション手術
乳がん治療では既に保険適応となっているセンチネルノードナビゲーション手術が胃がんでも行われるようになってきました。センチネルノードコンセプトとは、がん細胞が直接流れていくリンパ管やそれに続くリンパ節(センチネルノード;見張りリンパ節といいます)を見つけて、それを取り出して、そこにがん細胞がいなければほかのリンパ節には転移していないという考え方のことです。ですから、そこに転移がなければ余分なリンパ節をとってこなくてもいいということになります。
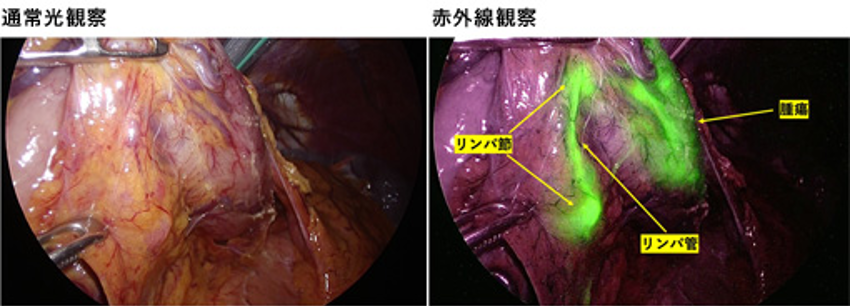
現在、国内のいくつかの施設で、胃がんに対しても色素を注射したり、放射性物質を注射して調べたりする方法が高度先進医療として行われています。慈恵医大附属病院も高度先進医療の認可を受け、独自の方法でセンチネルノードナビゲーション手術を行っています。これは、色素のうちインドシアニングリーンという緑色の薬が赤外線でとてもよく見える(ちなみにほかの色素は赤外線でみえません)という性質を利用して、赤外線の装置のついた特殊な内視鏡で観察することで色素に染まったリンパ節を同定する方法です (図6)。
図6. 通常内視鏡と赤外内視鏡による観察
このセンチネルノードナビゲーション手術は慈恵医大附属病院(西新橋)だけではなく、慈恵医大附属柏病院(千葉県柏市)でも行っています。適応は大きさが 4cm以下の早期胃癌に限定していますが、これまでに数多くの患者さんにこの手術を行い、切除範囲を最小限にすることができました。切除範囲を小さくすると、術後の体重減少やダンピング症候群(食後の気分不快、嘔気、動悸、顔面紅潮等)といった術後の後遺症を減らすことが知られています。
(2020年11月更新)